Diabetes mellitus: Medikamentöse Therapie
Verwandte Artikel: Diabetes mellitus: Medikamentöse Therapie
- Diabetes Mellitus: Kriterien, Klassifikation Und Diagnostik
- Jugendlicher Diabetes Mellitus: Ein Umfassender Überblick
- Diabetes Mellitus Typ 2: Metformin – Ein Eckpfeiler Der Therapie
- Diabetes Mellitus: Laborwerte Im Fokus
- Diabetes Mellitus: Klassifikation Und Pathophysiologie
Einführung
Bei dieser feierlichen Gelegenheit freuen wir uns, in das das faszinierende Thema rund um Diabetes mellitus: Medikamentöse Therapie vertiefen. Lassen Sie uns interessante Informationen zusammenfügen und den Lesern frische Perspektiven bieten.
Table of Content
- 1 Verwandte Artikel: Diabetes mellitus: Medikamentöse Therapie
- 2 Einführung
- 3 Video über Diabetes mellitus: Medikamentöse Therapie
- 4 Diabetes mellitus: Medikamentöse Therapie
- 4.1 Insulintherapie
- 4.2 Orale Antidiabetika
- 4.3 Kombinationstheραπεи
- 4.4 Besonderheiten der medikamentösen Therapie bei Schwangeren
- 4.5 Wichtige Hinweise zur medikamentösen Therapie
- 4.6 Fazit
- 4.7 Literaturhinweise
- 5 Zusätzliche Informationen und wichtige Aspekte
- 6 Abschluss
Video über Diabetes mellitus: Medikamentöse Therapie
Diabetes mellitus: Medikamentöse Therapie
Diabetes mellitus, eine chronische Stoffwechselerkrankung, betrifft weltweit Millionen von Menschen. Die Erkrankung ist durch eine gestörte Insulinproduktion und/oder -wirkung gekennzeichnet, was zu einem erhöhten Blutzuckerspiegel führt. Um die Folgen des Diabetes zu verhindern oder zu verlangsamen, ist eine lebenslange Therapie unerlässlich, die in der Regel aus einer Kombination aus medikamentösen Massnahmen, Ernährungsumstellung und regelmässiger Bewegung besteht. Dieser Artikel befasst sich mit den verschiedenen Medikamenten zur Behandlung des Diabetes mellitus und erläutert ihre Wirkungsmechanismen, Anwendungsgebiete und möglichen Nebenwirkungen.
Insulintherapie
Insulin ist ein lebenswichtiges Hormon, das vom Körper selbst produziert wird und die Aufnahme von Glukose aus dem Blut in die Zellen ermöglicht. Bei Typ-1-Diabetes ist die Bauchspeicheldrüse nicht in der Lage, Insulin zu produzieren. Bei Typ-2-Diabetes hingegen ist der Körper zwar in der Lage, Insulin zu produzieren, jedoch ist die Insulinwirkung gestört (Insulinresistenz). In beiden Fällen ist die Insulintherapie essentiell, um den Blutzuckerspiegel zu regulieren.
Arten von Insulin:
- Kurz wirkende Insuline (lösliches Insulin): Diese Insuline wirken innerhalb von 30-60 Minuten nach der Injektion und haben eine Wirkdauer von 2-4 Stunden. Sie werden in der Regel zur Deckung des kurzfristigen Insulinbedarfs nach den Mahlzeiten verwendet.
- Zwischen wirkende Insuline (NPH-Insulin): Sie wirken 1-2 Stunden nach der Injektion und haben eine Wirkdauer von 8-12 Stunden. Sie werden meist zweimal täglich als Basalinsulin verabreicht.
- Lang wirkende Insuline: Diese Insuline setzen langsam und kontinuierlich Insulin frei, wirken bereits nach etwa 4 Stunden und halten bis zu 24 Stunden an. Sie werden in der Regel einmal täglich zur Deckung des Basalisulinsbedarfs verabreicht.
- Ultrakurz wirkende Insuline (Rapid-Acting): Diese Insuline wirken innerhalb von 15 Minuten nach der Injektion und haben eine Wirkdauer von 3-4 Stunden. Sie werden vor dem Essen injiziert, um den Blutzuckerspiegel nach der Mahlzeit zu senken.

Verabreichungsformen:
Insulin wird in der Regel subkutan injiziert, das heisst unter die Haut. Die Injektionen können mit einer Spritze oder einem Insulinpen vorgenommen werden. Es gibt auch Insulinpumpen, die eine kontinuierliche Insulinzufuhr ermöglichen.
Nebenwirkungen:
Die häufigsten Nebenwirkungen der Insulintherapie sind Hypoglykämie (Unterzuckerung), Gewichtszunahme und lokale Hautreaktionen an der Injektionsstelle. Insbesondere Hypoglykämie kann gefährlich sein und muss durch den Patienten selbständig behandelt werden.
Orale Antidiabetika
Orale Antidiabetika werden bei Typ-2-Diabetes eingesetzt, um den Blutzuckerspiegel zu senken. Sie greifen an verschiedenen Stellen in den Stoffwechsel ein, um die Insulinempfindlichkeit zu verbessern oder die Insulinsekretion zu erhöhen.
Arten von oralen Antidiabetika:
- Sulfonylharnstoffe: Diese Medikamentengruppe stimuliert die Insulinausschüttung aus der Bauchspeicheldrüse.
- Biguanide (z.B. Metformin): Sie senken die Glukoseproduktion in der Leber und verbessern die Insulinsensibilität in der Peripherie.
- Thiazolidindione (z.B. Pioglitazon): Diese Medikamente verbessern die Insulinsensibilität in Muskeln, Fettgewebe und Leber.
- Alpha-Glucosidase-Hemmer (z.B. Acarbose): Sie verlangsamen die Kohlenhydratverdauung im Darm und senken so den Blutzuckerspiegel nach den Mahlzeiten.
- GLP-1-Rezeptoragonisten (z.B. Exenatid, Liraglutid): Diese Medikamente verstärken. die Insulinausschüttung, verlangsamen die Magenentleerung und reduzieren den Appetit.
- DPP-4-Hemmer (z.B. Sitagliptin, Saxagliptin): Sie hemmen die Abbauenzyme der Inkretine, die die Insulinausschüttung und die Glukoseproduktion in der Leber regulieren.
- SGLT2-Inhibitoren (z.B. Empagliflozin, Canagliflozin): Sie hemmen die Rückresorption von Glukose in den Nieren, wodurch mehr Glukose über den Urin ausgeschieden wird.
Nebenwirkungen:
Die häufigsten Nebenwirkungen von oralen Antidiabetika sind Übelkeit, Durchfall, Gewichtszunahme, Hypoglykämie und Leberfunktionsstörungen. Einige Medikamentengruppen können auch das Risiko für Herz-Kreislauf-Erkrankungen erhöhen.
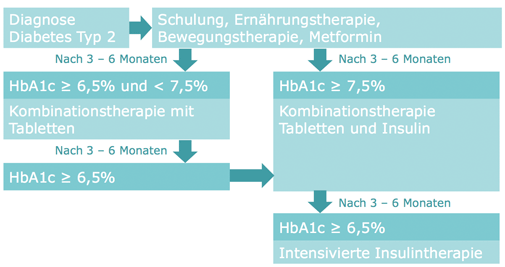
Kombinationstheραπεи
Oft ist eine Kombination aus Insulintherapie und oralen Antidiabetika notwendig, um den Blutzuckerspiegel effektiv zu regulieren. Diese Kombination ermöglicht eine individuell angepasste Therapie, die auf die Bedürfnisse des Patienten abgestimmt ist.
Vorteile einer Kombinationstherapie:
- Verbesserte Blutzuckerspiegelkontrolle
- Reduziertes Risiko für Komplikationen
- Höhere Lebensqualität
Nachteile einer Kombinationstherapie:
- Höheres Risiko für Nebenwirkungen
- Komplexere Therapie, die eine gute Patientencompliance erfordert
Besonderheiten der medikamentösen Therapie bei Schwangeren
Schwangerschaft stellt eine besondere Herausforderung für die Diabetes-Therapie dar. Während der Schwangerschaft kann der Blutzuckerspiegel stark schwanken. Daher ist eine genaue Blutzuckerkontrolle und eine Anpassung der medikamentösen Therapie essenziell.
- Insulintherapie: Insulin ist das Mittel der Wahl bei Schwangeren mit Diabetes. Es übt keinen negativen Einfluss auf den Fötus aus.
- Orale Antidiabetika: Die meisten oralen Antidiabetika sind während der Schwangerschaft kontraindiziert. Einige Ausnahmen bestehen jedoch, z.B. Metformin.
Wichtige Hinweise zur medikamentösen Therapie
- Individuelle Anpassung: Die medikamentöse Therapie muss individuell auf den Patienten abgestimmt werden, da jeder Patient unterschiedlich auf Medikamente reagiert.
- Compliance: Die Einnahme der Medikamente muss regelmässig und nach ärztlicher Verordnung erfolgen.
- Kontrolluntersuchungen: Regelmäßige ärztliche Kontrolluntersuchungen sind notwendig, um die Therapie zu überwachen und die Dosierung gegebenenfalls anzupassen.
- Blutzuckermessung: Die Kontrolle des Blutzuckerspiegels ist ein wichtiger Teil der Diabetes-Therapie.
- Nebenwirkungen: Nebenwirkungen der Medikamente sollten dem Arzt gemeldet werden.
- Lebenslange Therapie: Diabetes ist eine chronische Erkrankung, die eine lebenslange Therapie erfordert.
- Alternative Therapien: Neben medikamentösen Therapien spielen Ernährungsumstellung, regelmässige Bewegung und Gewichtsabnahme eine wichtige Rolle bei der Diabetes-Therapie.
Fazit
Die medikamentöse Therapie spielt eine wichtige Rolle bei der Behandlung des Diabetes mellitus. Durch die Anwendung der verschiedenen Medikamentengruppen können die Folgen der Erkrankung erfolgreich behandelt und die Lebensqualität der Patienten verbessert werden. Eine enge Zusammenarbeit zwischen Arzt und Patient ist jedoch unerlässlich, um die Therapie effektiv zu gestalten.
Literaturhinweise
- DDG (Deutsche Diabetes Gesellschaft). (2021). Leitlinien für die Behandlung des Diabetes mellitus Typ 2 (Nationale Versorgungsleitlinie).
- ADA (American Diabetes Association). (2022). Standards of Medical Care in Diabetes — 2022. Diabetes Care, 45(Supplement 1), S1-S173.
Zusätzliche Informationen und wichtige Aspekte
Die hier beschriebene Information ist als grundlegende Einführung in die medikamentöse Therapie des Diabetes mellitus zu verstehen. Sie ersetzt keine fachärztliche Beratung. Im Falle einer Diabetes-Diagnose oder bei Unsicherheiten bezüglich der Therapie ist es essenziell, sich an einen Facharzt für Diabetologie zu wenden.
Weitere wichtige Aspekte, die in der medikamentösen Therapie des Diabetes mellitus eine Rolle spielen:
- Psychosoziale Unterstützung: Diabetes kann eine erhebliche Belastung für den Patienten sein. Eine umfassende Therapie sollte neben den medikamentösen Aspekten auch psychologische und soziale Komponenten berücksichtigen.
- Patienten-Schulung: Patienten sollten über ihre Erkrankung, die medikamentöse Therapie und die Blutzuckerkontrolle umfassend informiert werden.
- Selbsthilfegruppen: Die Teilnahme an Selbsthilfegruppen kann den Patienten helfen, Erfahrungen auszutauschen und emotionale Unterstützung zu erhalten.
- Individuelle Lebensgestaltung: Die medikamentöse Therapie sollte in den individuellen Lebensstil des Patienten integriert werden.
- Neue Medikamente und Therapieansätze: Die Forschung im Bereich der Diabetes-Therapie macht stetig Fortschritte. Es werden ständig neue Medikamente und Therapieansätze entwickelt, die das Leben von Menschen mit Diabetes verbessern können.
Zusammenfassend: Die medikamentöse Therapie des Diabetes mellitus ist eine wichtige Säule in der Behandlung der Erkrankung und kann den Patienten helfen, ein gesundes und erfülltes Leben zu führen. Eine enge Zusammenarbeit zwischen Arzt und Patient ist jedoch essenziell, um die Therapie effektiv zu gestalten.

Abschluss
Daher hoffen wir, dass dieser Artikel wertvolle Einblicke in Diabetes mellitus: Medikamentöse Therapie bietet. Wir danken Ihnen, dass Sie sich die Zeit genommen haben, diesen Artikel zu lesen. Bis zum nächsten Artikel!