Diabetes Mellitus: Ursachen, Symptome und Behandlung
Verwandte Artikel: Diabetes Mellitus: Ursachen, Symptome und Behandlung
- Leitlinien Diabetes Mellitus: Ein Umfassender Überblick Für Die Diabetes-Behandlung
- Typ-2-Diabetes: Eine Komplexe Erkrankung Mit Vielfältigen Ursachen Und Folgen
- Diabetes Mellitus: Normwerte Verstehen Und Gesundheit Bewahren
- Diabetes Mellitus Bei Kindern: Eine Herausforderung Für Die Gesamte Familie
- Die Prävalenz Von Diabetes Mellitus: Eine Wachsende Globale Herausforderung
Einführung
Mit großer Freude werden wir uns mit das faszinierende Thema rund um Diabetes Mellitus: Ursachen, Symptome und Behandlung vertiefen. Lassen Sie uns interessante Informationen zusammenfügen und den Lesern frische Perspektiven bieten.
Table of Content
Video über Diabetes Mellitus: Ursachen, Symptome und Behandlung
Diabetes Mellitus: Ursachen, Symptome und Behandlung
Diabetes Mellitus, früher auch Zuckerkrankheit genannt, ist eine chronische Stoffwechselkrankheit, die durch einen erhöhten Blutzuckerspiegel (Hyperglykämie) gekennzeichnet ist. Dieser Zustand entsteht, wenn der Körper entweder nicht genügend Insulin produziert (Typ-1-Diabetes) oder das Insulin nicht richtig nutzen kann (Typ-2-Diabetes). Insulin ist ein Hormon, das vom Pankreas produziert wird und den Blutzuckerspiegel reguliert, indem es die Aufnahme von Glukose aus dem Blut in die Zellen ermöglicht.
Zusammenspiel von Genen und Umweltfaktoren
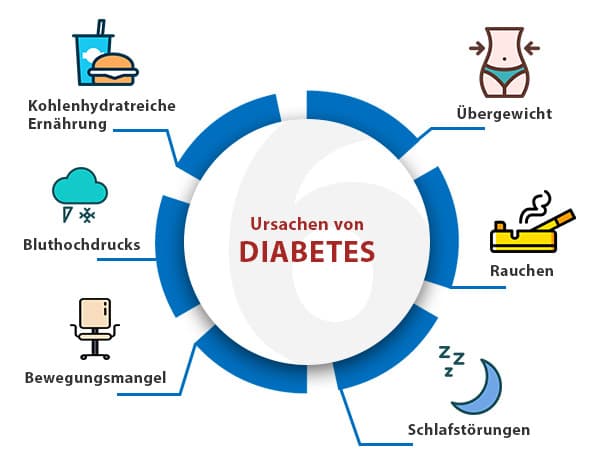
Die Ursachen von Diabetes Mellitus sind komplex und beinhalten ein kompliziertes Zusammenspiel von genetischen Veranlagungen und Umweltfaktoren.
1. Genetische Veranlagung:
- Typ-1-Diabetes: Bei Typ-1-Diabetes liegt eine genetische Prädisposition vor, die dazu führt, dass das Immunsystem die eigenen Insulin-produzierenden Zellen im Pankreas angreift und zerstört. Man spricht von einer Autoimmunreaktion. Etwa 5-10 % der Menschen tragen Gene, die ein erhöhtes Risiko für Typ-1-Diabetes bergen.
- Typ-2-Diabetes: Die genetische Veranlagung für Typ-2-Diabetes ist komplexer und beinhaltet mehrere Gene, die an der Insulinresistenz und der Insulinproduktion beteiligt sind. Verschiedene Familienstudien haben gezeigt, dass das Risiko, Typ-2-Diabetes zu entwickeln, bei Menschen mit betroffenen Verwandten deutlich erhöht ist.
2. Umweltfaktoren:
- Ernährung: Eine Ernährung, die reich an gesättigten Fettsäuren, Zucker und kalorienreichen Getränken ist, erhöht das Risiko, an Typ-2-Diabetes zu erkranken. Umgekehrt kann eine gesunde Ernährung, die reich an Ballaststoffen, Obst, Gemüse und Vollkornprodukten ist, das Risiko senken.
- Übergewicht und Fettleibigkeit: Übergewicht und Fettleibigkeit erhöhen das Risiko für Typ-2-Diabetes erheblich, da sie die Insulinresistenz verstärken.
- Bewegungsmangel: Eine unzureichende körperliche Aktivität trägt ebenfalls zur Insulinresistenz bei und erhöht das Risiko für Typ-2-Diabetes.
- Alter: Das Risiko, an Typ-2-Diabetes zu erkranken, steigt mit dem Alter.
- Ethnische Zugehörigkeit: Verschiedene ethnische Gruppen haben ein unterschiedliches Risikoprofil für Typ-2-Diabetes. Menschen afrikanischer, hispanischer oder asiatischer Abstammung haben beispielsweise ein höheres Risiko für Typ-2-Diabetes als Menschen europäischer Abstammung.
- Familienanamnese: Menschen mit einer Familienanamnese von Typ-2-Diabetes haben ein höheres Risiko, die Krankheit selbst zu entwickeln.
- Andere Krankheiten: Bestimmte Erkrankungen, wie beispielsweise Polyzystisches Ovarialsyndrom (PCOS), Gestationsdiabetes, Chronisch-entzündliche Darmerkrankungen (CED) und Schlafapnoe, können das Risiko für Typ-2-Diabetes erhöhen.
- Medikamente: Einige Medikamente, wie beispielsweise Kortikosteroide und bestimmte Antipsychotika, können den Blutzuckerspiegel erhöhen und das Risiko für Typ-2-Diabetes steigern.


Unterscheidung zwischen Typ-1- und Typ-2-Diabetes

Typ-1-Diabetes
Typ-1-Diabetes, früher auch als "juveniler Diabetes" bekannt, tritt meist in der Kindheit oder Jugend auf. Er ist eine Autoimmunerkrankung, bei der das eigene Immunsystem die Insulin produzierenden Betazellen in der Bauchspeicheldrüse angreift und zerstört. Dadurch kann der Körper kein Insulin mehr produzieren und der Blutzucker kann nicht mehr in die Zellen gelangen. Typ-1-Diabetes ist nicht heilbar, erfordert aber eine lebenslange Insulinsubstitution.
Symptome von Typ-1-Diabetes:
- Häufiges Wasserlassen: Der erhöhte Blutzuckerspiegel führt dazu, dass der Körper versucht, den Zucker über den Urin auszuscheiden. Dies führt zu häufiges Wasserlassen, insbesondere nachts.
- Starker Durst: Der erhöhte Wasserverlust durch häufiges Wasserlassen führt zu starkem Durstgefühl.
- Übermäßiger Hunger: Trotz der gesteigerten Nahrungsaufnahme kann der Körper den Zucker nicht richtig verwerten, was zu einem Gefühl von stetigem Hunger führt.
- Unerklärlicher Gewichtsverlust: Der Körper kann den Zucker nicht richtig nutzen und greift stattdessen auf Fettreserven zurück, was zu unerklärlichem Gewichtsverlust führt.
- Müdigkeit und Schwäche: Die fehlende Glukoseversorgung der Zellen führt zu Müdigkeit und Schwächegefühl.
- Unklare Sicht: Der erhöhte Blutzucker kann die Augenlinse beeinflussen und zu verschwommener Sicht führen.
- Hautausschläge: An den Extremitäten können juckende Hautausschläge auftreten.
Typ-2-Diabetes
Typ-2-Diabetes, früher auch als "Altersdiabetes" bezeichnet, ist die häufigste Form der Diabetes. Dabei produziert die Bauchspeicheldrüse zwar Insulin, aber die Zellen reagieren nicht mehr richtig darauf (Insulinresistenz). Dies führt zu einem Anstieg des Blutzuckerspiegels. Typ-2-Diabetes kann mit Medikamenten, Ernährungsumstellung und Bewegung behandelt und häufig sogar verhindert werden.
Symptome von Typ-2-Diabetes:
- Häufiges Wasserlassen: Auch bei Typ-2-Diabetes führt der hohe Blutzuckerspiegel zu verstärktem Wasserlassen.
- Starker Durst: Der erhöhte Wasserverlust führt zu starkem Durstgefühl.
- Unerklärlicher Gewichtsverlust: In der Anfangsphase von Typ-2-Diabetes kann es zu unerklärlichem Gewichtsverlust kommen, da der Körper den Zucker nicht richtig verwerten kann.
- Müdigkeit und Schwäche: Die fehlende Glukoseversorgung der Zellen führt zu Müdigkeit und Schwächegefühl.
- Schlechte Wundheilung: Menschen mit Typ-2-Diabetes haben ein höheres Risiko für langsame Wundheilung.
- Sehstörungen: Der erhöhte Blutzucker kann die Augenlinse und die Netzhaut schädigen und zu Sehstörungen bis hin zur Erblindung führen.
- Taubheitsgefühl in Händen und Füßen: Der erhöhte Blutzuckerspiegel kann die Nerven schädigen und zu Taubheitsgefühlen in den Extremitäten führen.
- Kribbeln in Händen und Füßen: Ähnlich wie beim Taubheitsgefühl kann der erhöhte Blutzuckerspiegel auch zu Kribbeln in den Extremitäten führen.
Diagnose von Diabetes Mellitus
Die Diagnose von Diabetes Mellitus erfolgt in der Regel durch eine Blutuntersuchung. Dabei wird der Blutzuckerspiegel gemessen, entweder nüchtern oder nach einem Belastungstest (z. B. nach dem Trinken einer zuckerhaltigen Flüssigkeit).
Folgende Werte gelten als Indiz für Diabetes Mellitus:
- Nüchtern-Blutzucker (nüchtern): > 126 mg/dL (7 mmol/L)
- Zufälliger Blutzucker (ohne Rücksicht auf die letzte Nahrungsaufnahme): > 200 mg/dL (11,1 mmol/L)
- HbA1c (Langzeitblutzucker): > 6,5 %
Komplikationen durch Diabetes Mellitus
Diabetes Mellitus kann, wenn er nicht behandelt wird, zu verschiedenen schwerwiegenden Komplikationen führen, darunter:
- Herz-Kreislauf-Erkrankungen: Diabetes erhöht das Risiko für Herzinfarkt, Schlaganfall und koronare Herzkrankheit.
- Nervenschäden (Neuropathie): Der erhöhte Blutzucker kann die Nerven schädigen und zu Taubheit, Kribbeln und Schmerzen in den Extremitäten führen.
- Nierenschäden (Nephropathie): Diabetes kann zu einer Schädigung der Nieren führen, die im schlimmsten Fall zu einer Dialyse oder Nierentransplantation führen kann.
- Augenkrankheiten (Retinopathie): Der erhöhte Blutzucker kann die Netzhaut schädigen und zu Sehstörungen bis hin zur Erblindung führen.
- Fußkrankheiten (Diabetische Fuß): Diabetes erhöht das Risiko für Fußinfektionen, Geschwüre und Amputationen.
- Zahnkrankheiten (Parodontitis): Diabetes erhöht auch das Risiko für Zahnfleischentzündungen und Zahnverlust.
Behandlung von Diabetes Mellitus
Die Behandlung von Diabetes Mellitus zielt darauf ab, den Blutzuckerspiegel zu kontrollieren und Komplikationen zu vermeiden. Die Behandlung umfasst in der Regel:
- Medikamente:
- Insulin: Bei Typ-1-Diabetes ist eine lebenslange Insulinsubstitution erforderlich. Bei Typ-2-Diabetes wird Insulin erst in späteren Stadien der Krankheit eingesetzt.
- Tabletten: Bei Typ-2-Diabetes werden verschiedene Tabletten eingesetzt, um die Insulinproduktion zu steigern, die Insulinresistenz zu senken oder die Aufnahme von Glukose im Darm zu verlangsamen.
- Ernährungsumstellung:
- Kohlenhydratarme Ernährung: Eine kohlenhydratarme Ernährung kann helfen, den Blutzuckerspiegel zu kontrollieren.
- regelmäßige Mahlzeiten: Regelmäßige Mahlzeiten und Zwischenmahlzeiten verhindern zu große Schwankungen des Blutzuckerspiegels.
- gesunde Fette: Ungesättigte Fette, z. B. in Fisch, Nüssen und Ölen, sind empfehlenswert, während gesättigte Fette und Transfette reduziert werden sollten.
- Bewegung: Regelmäßige körperliche Aktivität hilft, den Blutzuckerspiegel zu senken und die Insulinempfindlichkeit zu verbessern.
- Selbstkontrolle: Die Blutzuckerkontrolle durch den Patienten selbst ist ein wichtiger Bestandteil der Diabetestherapie. Regelmäßige Blutzuckermessungen ermöglichen eine frühzeitige Anpassung der Medikation und der Lebensgewohnheiten.
- Fußpflege: Menschen mit Diabetes sollten besonderen Wert auf die Fußpflege legen, um Infektionen und Geschwüre zu vermeiden.
- Augenuntersuchungen: Regelmäßige Augenuntersuchungen sind wichtig, um frühzeitig Veränderungen an der Netzhaut zu erkennen.
- Nierenerkrankungen: Regelmäßige Kontrollen der Nierenfunktion sind wichtig, um Nierenschäden frühzeitig zu erkennen.
Vorbeugung von Diabetes Mellitus
Nicht alle Formen von Diabetes lassen sich verhindern. Dennoch gibt es Möglichkeiten, das Risiko zu senken:
- Gesunde Ernährung: Eine ausgewogene Ernährung, die reich an Obst, Gemüse und Vollkornprodukten ist, hilft, das Risiko für Typ-2-Diabetes zu senken.
- Regelmäßige Bewegung: Regelmäßige körperliche Aktivität trägt zur Gewichtskontrolle bei, verbessert die Insulinempfindlichkeit und senkt das Risiko für Typ-2-Diabetes.
- Gewichtskontrolle: Übergewicht und Fettleibigkeit sind wichtige Risikofaktoren für Typ-2-Diabetes.
- Blutdruckkontrolle: Ein hoher Blutdruck erhöht das Risiko für Herz-Kreislauf-Erkrankungen und kann auch das Risiko für Typ-2-Diabetes erhöhen.
- Cholesterin senken: Erhöhte Cholesterinwerte erhöhen das Risiko für Herz-Kreislauf-Erkrankungen und können auch das Risiko für Typ-2-Diabetes erhöhen.
- Raucherentwöhnung: Rauchen erhöht das Risiko für Herz-Kreislauf-Erkrankungen und kann auch das Risiko für Typ-2-Diabetes erhöhen.
- Frühzeitige Diagnose: In Familien mit Diabetes-Anfälligkeit können Vorsorgeuntersuchungen helfen, Diabetes frühzeitig zu erkennen.
Fazit
Diabetes Mellitus ist eine chronische Erkrankung, die sich mit einer gesunden Lebensweise und einer frühzeitigen Behandlung gut kontrollieren lässt. Um das Risiko für Diabetes zu senken, ist es wichtig, die Risikofaktoren zu kennen und aktiv zu vermeiden. Regelmäßige Bewegung, eine gesunde Ernährung und regelmäßige Vorsorgeuntersuchungen können dazu beitragen, die Krankheit zu verhindern oder ihren Verlauf zu verlangsamen.

Abschluss
Daher hoffen wir, dass dieser Artikel wertvolle Einblicke in Diabetes Mellitus: Ursachen, Symptome und Behandlung bietet. Wir hoffen, dass Sie diesen Artikel informativ und nützlich finden. Bis zum nächsten Artikel!

