Typ-2-Diabetes mellitus: Ein umfassender Überblick
Verwandte Artikel: Typ-2-Diabetes mellitus: Ein umfassender Überblick
- Latenter Diabetes Mellitus: Ein Stiller Feind, Der Nicht Unterschätzt Werden Sollte
- Diabetes Mellitus Typ 2: Eine Komplexe Erkrankung Mit Stetiger Zunahme
- Diabetes Mellitus: Klassifikation Und Pathophysiologie
- Diabetes Mellitus: Ein Überblick über Die Krankheit Und Ihre Behandlung
- Diabetes Mellitus Bei Kindern: Eine Herausforderung Für Die Gesamte Familie
Einführung
Bei dieser feierlichen Gelegenheit freuen wir uns, in das das faszinierende Thema rund um Typ-2-Diabetes mellitus: Ein umfassender Überblick vertiefen. Lassen Sie uns interessante Informationen zusammenfügen und den Lesern frische Perspektiven bieten.
Table of Content
Video über Typ-2-Diabetes mellitus: Ein umfassender Überblick
Typ-2-Diabetes mellitus: Ein umfassender Überblick
Einleitung
Diabetes mellitus, auch bekannt als Zuckerkrankheit, ist eine chronische Stoffwechselerkrankung, die durch eine gestörte Regulierung des Blutzuckerspiegels gekennzeichnet ist. Bei Typ-2-Diabetes, der häufigsten Form der Erkrankung, ist der Körper nicht mehr in der Lage, das Hormon Insulin effektiv zu nutzen, was zu einer Ansammlung von Glukose im Blut führt. Dieser Zustand kann zu einer Vielzahl von schwerwiegenden Gesundheitsproblemen führen, einschließlich Herz-Kreislauf-Erkrankungen, Nierenerkrankungen, Nervenschäden und Sehverlust.
Die Pathophysiologie von Typ-2-Diabetes
Um zu verstehen, was bei Typ-2-Diabetes passiert, ist es wichtig, die normale Regulation des Blutzuckerspiegels zu kennen.
Die Rolle von Insulin
Insulin ist ein Hormon, das von den Betazellen der Bauchspeicheldrüse produziert wird. Es spielt eine entscheidende Rolle bei der Regulierung des Blutzuckerspiegels, indem es:
- Glukoseaufnahme in Zellen fördert: Insulin bindet an Rezeptoren auf der Oberfläche von Muskel- und Fettzellen, wodurch Glukose aus dem Blut in die Zellen aufgenommen werden kann.
- Glykogenbildung in der Leber anregt: Insulin stimuliert die Leber, überschüssige Glukose in Form von Glykogen zu speichern.
- Die Glukoseproduktion in der Leber hemmt: Insulin verhindert die Freisetzung von Glukose aus der Leber in das Blut.
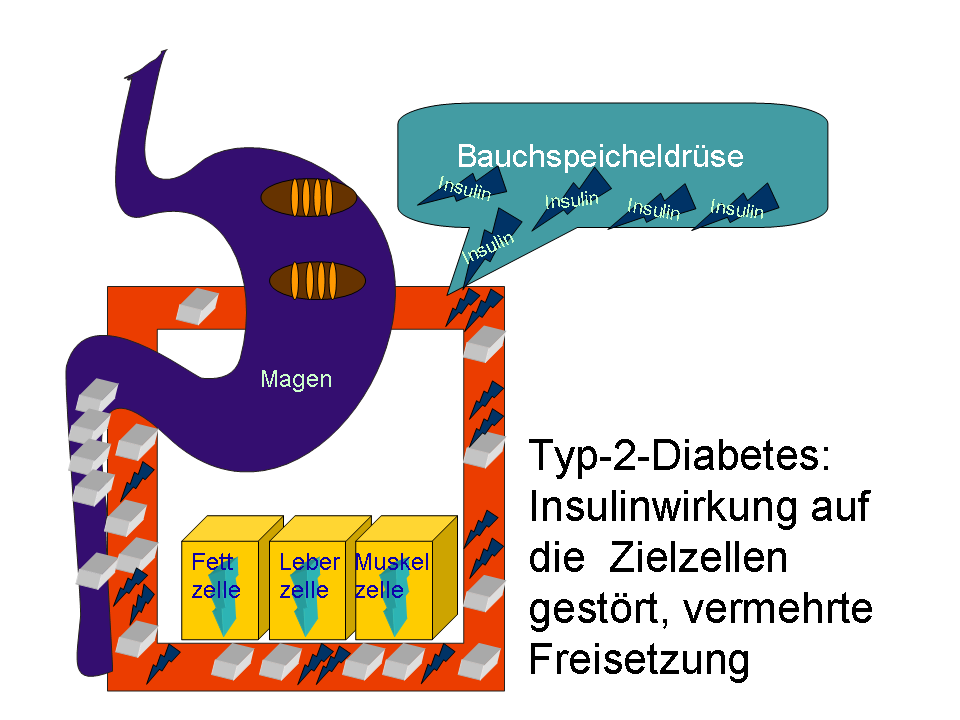
Insulinresistenz
Bei Typ-2-Diabetes entwickelt der Körper eine Resistenz gegen Insulin. Dies bedeutet, dass die Zellen nicht mehr so gut auf das Signal von Insulin reagieren und Glukose nicht mehr so effektiv aufnehmen können. Insulinresistenz hat mehrere Ursachen, darunter:
- Übergewicht und Fettleibigkeit: Übermäßiges Körperfett beeinträchtigt die Insulinsensitivität.
- Bewegungsmangel: Bewegung verbessert die Insulinsensitivität.
- Genetische Veranlagung: Bestimmte Gene können das Risiko für Insulinresistenz erhöhen.
- Entzündungen im Körper: Chronische Entzündungen können die Insulinsensitivität beeinträchtigen.

Dysfunktion der Betazellen
Mit der Zeit kann die Insulinresistenz zu einer Überlastung der Betazellen der Bauchspeicheldrüse führen. Die Betazellen müssen immer mehr Insulin produzieren, um den Blutzuckerspiegel zu regulieren. Schließlich können die Betazellen erschöpft sein und nicht mehr genügend Insulin produzieren, was zu einem Mangel an Insulin führt.
Die Folgen von Insulinresistenz und Insulinmangel
Die Kombination aus Insulinresistenz und Insulinmangel führt zu einer Reihe von Folgen:
- Erhöhter Blutzuckerspiegel: Die Zellen sind nicht mehr in der Lage, Glukose aus dem Blut aufzunehmen, wodurch sich der Blutzuckerspiegel erhöht.
- Zellschäden: Hoher Blutzuckerspiegel kann zu Schäden an den Blutgefäßen, den Nerven, den Augen und den Nieren führen.
- Chronische Entzündungen: Hoher Blutzuckerspiegel fördert Entzündungen im Körper.
- Erhöhtes Risiko für Herz-Kreislauf-Erkrankungen: Typ-2-Diabetes erhöht das Risiko für Herzinfarkt, Schlaganfall und periphere arterielle Verschlusskrankheit.
- Erhöhtes Risiko für Nierenerkrankungen: Typ-2-Diabetes kann zu einer diabetischen Nephropathie führen, einer Schädigung der Nieren.
- Erhöhtes Risiko für Nervenschäden: Typ-2-Diabetes kann zu einer diabetischen Neuropathie führen, einer Schädigung der Nerven.
- Erhöhtes Risiko für Sehverlust: Typ-2-Diabetes kann zu einer diabetischen Retinopathie führen, einer Schädigung der Netzhaut.
Ursachen für Typ-2-Diabetes
Die genauen Ursachen von Typ-2-Diabetes sind komplex und nicht vollständig geklärt. Man geht davon aus, dass eine Kombination aus genetischen und Umweltfaktoren zur Entstehung der Erkrankung beiträgt.
Genetische Veranlagung:
- Familiäre Häufung: Typ-2-Diabetes tritt häufiger bei Familienmitgliedern von Betroffenen auf.
- Bestimmte Gene: Mehrere Gene wurden mit einem erhöhten Risiko für Typ-2-Diabetes in Verbindung gebracht.
Umweltfaktoren:
- Übergewicht und Fettleibigkeit: Übermäßiges Körperfett ist ein wichtiger Risikofaktor.
- Bewegungsmangel: Bewegung hilft bei der Regulierung des Blutzuckerspiegels und reduziert das Risiko für Typ-2-Diabetes.
- Ungesunde Ernährung: Eine Ernährung mit hohem Gehalt an gesättigten Fettsäuren, Zucker und Cholesterin kann das Risiko für Typ-2-Diabetes erhöhen.
- Alter: Das Risiko für Typ-2-Diabetes steigt mit zunehmendem Alter.
- Ethnische Zugehörigkeit: Bestimmte ethnische Gruppen haben ein erhöhtes Risiko für Typ-2-Diabetes.
- Schwangerschaft: Frauen, die während der Schwangerschaft an Schwangerschaftsdiabetes erkrankt sind, haben ein erhöhtes Risiko für Typ-2-Diabetes.
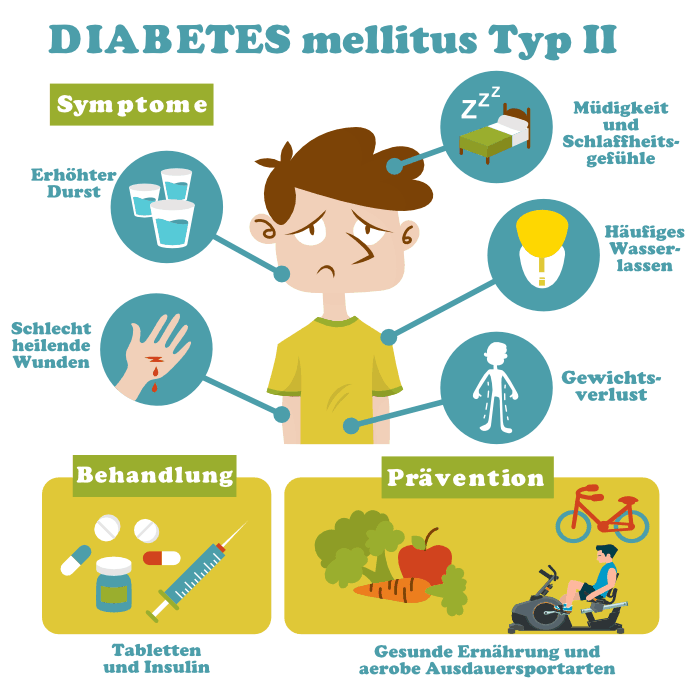
Symptome von Typ-2-Diabetes
Typ-2-Diabetes kann sich oft über lange Zeit ohne Symptome entwickeln. Wenn Symptome auftreten, sind sie oft unspezifisch und können mit anderen Erkrankungen verwechselt werden. Zu den häufigsten Symptomen von Typ-2-Diabetes gehören:
- Unerklärlicher Durst: Hoher Blutzuckerspiegel führt dazu, dass der Körper mehr Wasser ausspült, was zu übermäßigem Durst führt.
- Häufiges Wasserlassen: Der Körper versucht, den hohen Blutzuckerspiegel über den Urin auszuscheiden, was zu häufigerem Wasserlassen führt.
- Unerklärlicher Gewichtsverlust: Der Körper kann Glukose nicht mehr effektiv zur Energiegewinnung nutzen, was zu Gewichtsverlust führt.
- Müdigkeit: Hoher Blutzuckerspiegel kann zu Müdigkeit und Energiemangel führen.
- Schlechte Wundheilung: Hoher Blutzuckerspiegel beeinträchtigt die Wundheilung.
- Veränderungen im Sehvermögen: Hoher Blutzuckerspiegel kann zu Veränderungen der Augenlinse führen, die zu verschwommenem Sehen führen.
- Kribbeln oder Taubheit in den Füßen oder Händen: Hoher Blutzuckerspiegel kann die Nerven schädigen und zu Kribbeln oder Taubheit führen.
Diagnose von Typ-2-Diabetes
Die Diagnose von Typ-2-Diabetes basiert in der Regel auf der Messung des Blutzuckerspiegels. Es gibt verschiedene Diagnosetests, die eingesetzt werden können:
- Nüchternblutzucker (NZ): Dieser Test misst den Blutzuckerspiegel nach einer mindestens 8-stündigen Fastenzeit. Ein NZ-Wert von 126 mg/dL oder höher ist ein Hinweis auf Diabetes.
- Zufälliger Blutzuckerspiegel: Dieser Test misst den Blutzuckerspiegel unabhängig von der letzten Mahlzeit. Ein Blutzuckerspiegel von 200 mg/dL oder höher ist ein Hinweis auf Diabetes.
- Oraler Glukosetoleranztest (OGTT): Bei diesem Test wird der Blutzuckerspiegel nach dem Trinken einer zuckerhaltigen Lösung gemessen. Ein Blutzuckerspiegel von 200 mg/dL oder höher nach 2 Stunden ist ein Hinweis auf Diabetes.
- HbA1c: Dieser Test misst den langfristigen Blutzuckerspiegel über die letzten 2-3 Monate. Ein HbA1c-Wert von 6,5 % oder höher ist ein Hinweis auf Diabetes.
Behandlung von Typ-2-Diabetes
Die Behandlung von Typ-2-Diabetes zielt darauf ab, den Blutzuckerspiegel so gut wie möglich zu regulieren und langfristige Komplikationen zu verhindern. Die Behandlung umfasst in der Regel:
-
Lebensänderung:
- Gesunde Ernährung: Eine gesunde Ernährung mit vielen Ballaststoffen, Obst und Gemüse, wenig gesättigten Fettsäuren, Zucker und Cholesterin kann den Blutzuckerspiegel senken.
- Regelmäßige Bewegung: Körperliche Aktivität verbessert die Insulinsensitivität und hilft bei der Gewichtskontrolle.
- Gewichtsabnahme: Übergewichtige oder fettleibige Menschen profitieren oft von einer Gewichtsabnahme, die den Blutzuckerspiegel senken kann.
-
Medikamente:
- Metformin: Metformin ist das am häufigsten eingesetzte Medikament zur Behandlung von Typ-2-Diabetes. Es verbessert die Insulinsensitivität und hemmt die Glukoseproduktion in der Leber.
- Sulfonylharnstoffe: Sulfonylharnstoffe regen die Betazellen der Bauchspeicheldrüse an, mehr Insulin zu produzieren.
- Glitazone: Glitazone verbessern die Insulinsensitivität von Muskel- und Fettzellen.
- GLP-1-Rezeptoragonisten: GLP-1-Rezeptoragonisten fördern die Insulinproduktion, hemmen die Glukoseproduktion in der Leber und verzögern die Magenentleerung.
- DPP-4-Hemmer: DPP-4-Hemmer hemmen das Enzym DPP-4, das das Hormon GLP-1 abbaut.
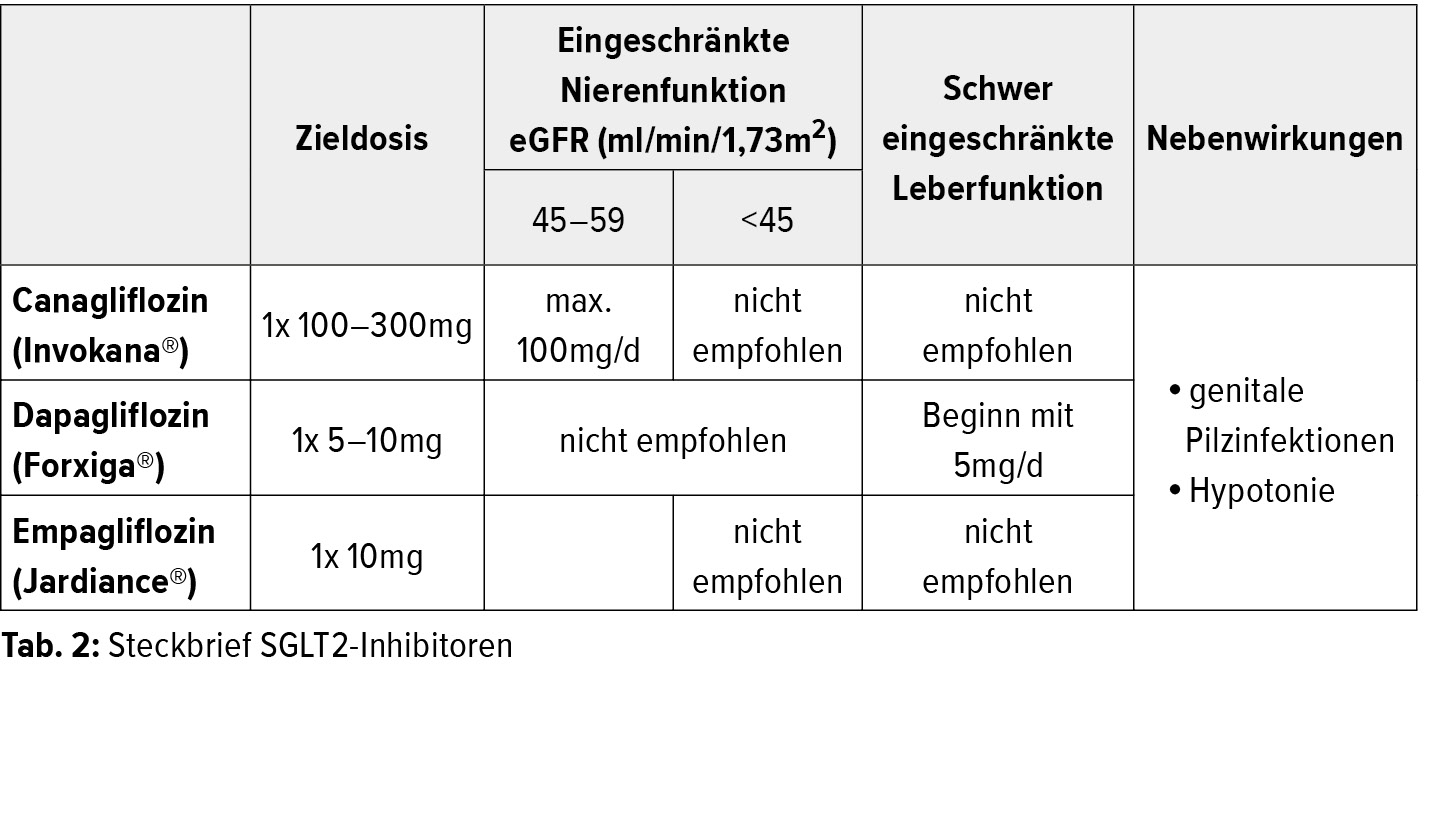
- SGLT-2-Hemmer: SGLT-2-Hemmer blockieren die Rückresorption von Glukose in den Nieren, wodurch der Blutzuckerspiegel gesenkt wird.
- Insulin: Bei manchen Patienten kann eine Insulintherapie erforderlich sein, wenn andere Medikamente nicht ausreichen, um den Blutzuckerspiegel zu kontrollieren.
-
Blutzuckermessung: Regelmäßige Blutzuckermessungen helfen bei der Kontrolle des Blutzuckerspiegels und ermöglichen eine Anpassung der Behandlung.
-
Regelmäßige ärztliche Kontrollen: Regelmäßige ärztliche Kontrollen sind wichtig, um Komplikationen frühzeitig zu erkennen und zu behandeln.
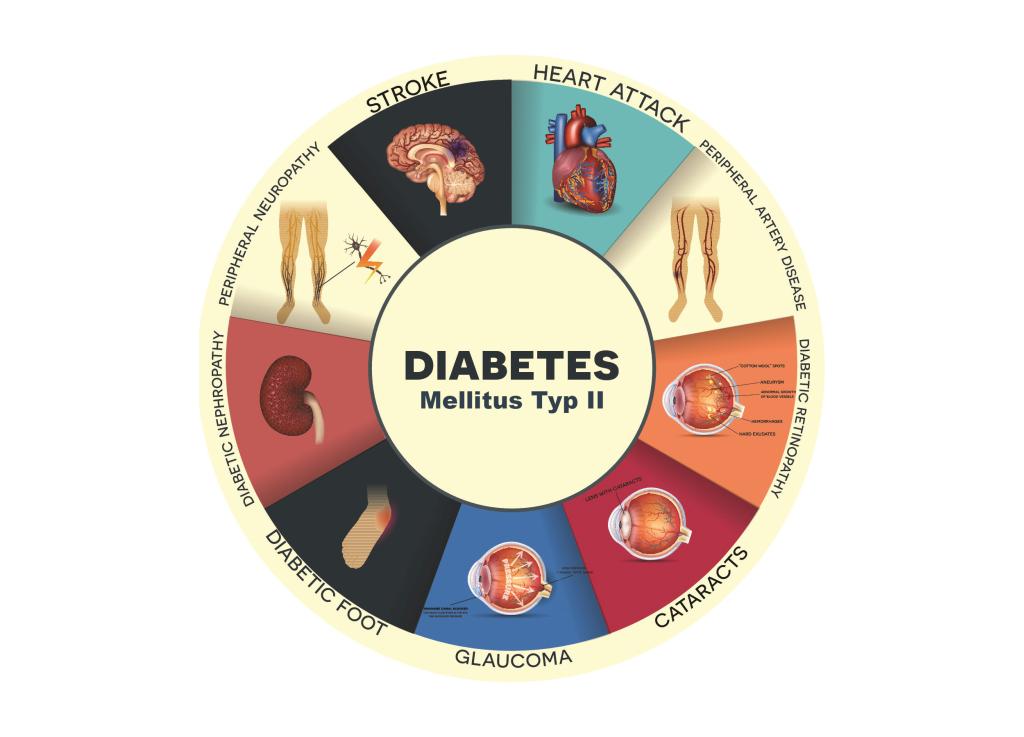
Komplikationen von Typ-2-Diabetes
Wenn Typ-2-Diabetes nicht gut kontrolliert wird, kann er zu einer Reihe von schwerwiegenden Gesundheitsproblemen führen:
- Diabetische Makroangiopathie: Schäden an den großen Blutgefäßen, die zu Herz-Kreislauf-Erkrankungen, Schlaganfall und peripherer arterieller Verschlusskrankheit führen können.
- Diabetische Mikroangiopathie: Schäden an den kleinen Blutgefäßen, die zu diabetischer Nephropathie (Nierenschäden), diabetischer Retinopathie (Augenschäden) und diabetischer Neuropathie (Nervenschäden) führen können.
- Diabetische Fußsyndrom: Schäden an den Nerven und Blutgefäßen in den Füßen, die zu Geschwüren, Infektionen und Amputationen führen können.
- Diabetische Ketoazidose: Ein lebensbedrohlicher Zustand, der auftritt, wenn der Körper beginnt, Fett als Energiequelle zu verbrennen, wodurch Ketone produziert werden, die das Blut ansäuern.
- Hypoklykämie: Zu niedriger Blutzuckerspiegel, der zu Schwindel, Verwirrtheit und Bewusstlosigkeit führen kann.
Prävention von Typ-2-Diabetes
Die meisten Fälle von Typ-2-Diabetes können durch einen gesunden Lebensstil verhindert werden. Zu den wichtigen Präventionsmaßnahmen gehören:
- Gesunde Ernährung: Eine gesunde Ernährung mit vielen Ballaststoffen, Obst und Gemüse, wenig gesättigten Fettsäuren, Zucker und Cholesterin kann das Risiko für Typ-2-Diabetes senken.
- Regelmäßige Bewegung: Körperliche Aktivität verbessert die Insulinsensitivität und hilft bei der Gewichtskontrolle.
- Gewichtskontrolle: Übergewichtige oder fettleibige Menschen sollten versuchen, ein gesundes Gewicht zu erreichen.
- Raucherentwöhnung: Rauchen erhöht das Risiko für Typ-2-Diabetes.
- Regelmäßige ärztliche Kontrollen: Regelmäßige ärztliche Kontrollen, insbesondere bei Familienanamnese von Diabetes, sind wichtig, um das Risiko für Typ-2-Diabetes frühzeitig zu erkennen.
Schlussfolgerung
Typ-2-Diabetes ist eine schwerwiegende chronische Erkrankung, die durch eine gestörte Regulierung des Blutzuckerspiegels gekennzeichnet ist. Die Krankheit kann zu einer Vielzahl von schwerwiegenden Gesundheitsproblemen führen, einschließlich Herz-Kreislauf-Erkrankungen, Nierenerkrankungen, Nervenschäden und Sehverlust. Es ist wichtig, die Symptome von Typ-2-Diabetes frühzeitig zu erkennen und zu behandeln, um langfristige Komplikationen zu verhindern. Zu den wichtigsten Maßnahmen zur Vorbeugung von Typ-2-Diabetes gehören eine gesunde Ernährung, regelmäßige Bewegung, Gewichtskontrolle und Raucherentwöhnung.
Zusätzliche Informationen
- Weitere Informationen zu Typ-2-Diabetes finden Sie auf der Website der Deutschen Diabetes Gesellschaft (DDG): https://www.diabetesde.org/
- Informationen zur Selbsthilfe von Menschen mit Diabetes finden Sie auf der Website der Deutschen Diabetes-Hilfe: https://www.diabetes-hilfe.de/
- Die Diabetes-Selbsthilfegruppen bieten Unterstützung und Austauschmöglichkeiten für Menschen mit Diabetes und deren Angehörige: https://www.ddg-selbsthilfe.de/
Hinweis: Dieser Artikel kann keine professionelle medizinische Beratung ersetzen. Wenn Sie Fragen zu Typ-2-Diabetes haben, wenden Sie sich bitte an Ihren Arzt oder an die Deutsche Diabetes Gesellschaft (DDG).
Abschluss
Daher hoffen wir, dass dieser Artikel wertvolle Einblicke in Typ-2-Diabetes mellitus: Ein umfassender Überblick bietet. Wir danken Ihnen, dass Sie sich die Zeit genommen haben, diesen Artikel zu lesen. Bis zum nächsten Artikel!